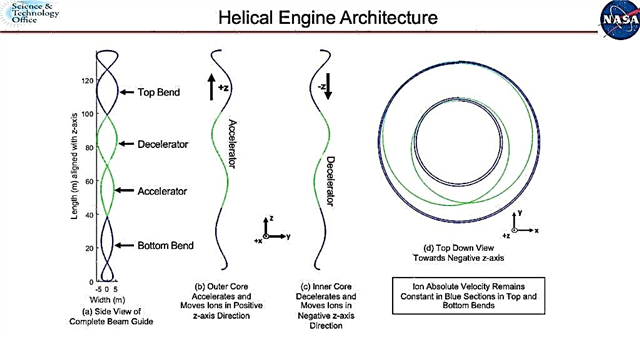
Согласно новому исследованию, опиоидные препараты, отпускаемые по рецепту, не только сопряжены с риском развития зависимости и передозировки, но и, по-видимому, мало приносят пользу пациентам с хронической болью.
Исследование показало, что для людей с хронической болью, которая не вызвана раком, рецептурные опиоидные препараты были связаны только с небольшими улучшениями боли, физического функционирования и качества сна по сравнению с плацебо.
Более того, было обнаружено, что рецептурные опиоиды обладают такими же преимуществами по облегчению боли, что и неопиоидные препараты, такие как нестероидные противовоспалительные препараты (НПВП).
Учитывая, что рецептурные опиоиды связаны с серьезными рисками, включая зависимость, передозировку и смерть, и что другие методы лечения могут обеспечить аналогичные преимущества, «наши результаты подтверждают, что опиоиды не должны быть терапией первой линии при хронической нераковой боли», - пишет ведущий автор исследования Джейсон Басс Об этом говорится в заявлении адъюнкт-профессора и исследователя из Института исследований и ухода за болью Майкла Дж. ДеГрута из Университета МакМастера.
Несмотря на то, что опиоиды широко назначаются для лечения хронической боли, точно, сколько пациентов получают пользу от этих лекарств и перевешивают ли выгоды риски, было неясно.
В новом исследовании, мета-анализе, исследователи проанализировали информацию из 96 предыдущих клинических испытаний рецептурных опиоидов для лечения хронической, нераковой боли; в общей сложности более 26 000 человек. В каждом испытании участникам давали опиоидный препарат, неопиоидное лечение или плацебо. За участниками следили не менее одного месяца.
Мета-анализ показал, что по сравнению с плацебо у 12 процентов пациентов, получавших опиоиды, отмечалось облегчение боли, у 8 процентов - улучшение физического функционирования и у 6 процентов - улучшение качества сна.
«Это очень скромные эффекты», - сказал Буссе. Исследование показало, что опиоиды не были связаны с улучшением социального или эмоционального функционирования.
Кроме того, результаты показали, что польза от опиоидных препаратов со временем уменьшилась. Но в реальной жизни врачи часто увеличивают дозу опиоидных препаратов, когда пациенты не испытывают облегчения боли, написали в редакционной статье, сопровождающей доктора Майкла Эшберна и доктора Ли Флейшера, оба из отделения анестезиологии и реанимации Пенсильванского университета. изучение. «Учитывая явный риск серьезного вреда, опиоиды не следует продолжать без четких доказательств», что они работают на конкретного пациента, пишут авторы редакционных статей.
Исследование также проанализировало информацию из девяти клинических испытаний с участием более 1400 человек, которые специально сравнивали опиоидные препараты с НПВП. Результаты показали, что люди, получавшие опиоидные препараты, сообщали о той же степени облегчения боли, что и те, кто получал НПВП, демонстрируя, другими словами, что НПВП, похоже, также эффективны для облегчения боли.
В свете эпидемии опиоидов врачи по всей стране предпринимают усилия по сокращению назначений лекарств. И эти усилия могут работать; в 2017 году количество людей, злоупотребляющих рецептурными опиоидными препаратами, уменьшилось примерно на 400 000, а количество людей, начавших употреблять героин, уменьшилось по сравнению с 2016 годом примерно на 89 000, пишет издание.
Однако, по данным Центров по контролю и профилактике заболеваний, 2017 год стал самым смертоносным годом для случаев смерти от передозировки опиоидов. Фентанил, мощный синтетический опиоид, был в значительной степени ответственен за увеличение смертности.
В редакционной статье отмечалось, что опиоиды все еще могут быть безопасным и эффективным средством лечения для тщательно отобранных пациентов, если эти люди должным образом контролируются с течением времени. Но «пришло время врачам удвоить усилия по улучшению процесса оказания медицинской помощи при назначении опиоидов», включая тщательный мониторинг пациентов и избежание чрезмерного назначения лекарств, заключила редакция.